 400-028-6288
400-028-6288 在线客服
在线客服
 官方微信
官方微信
 400-028-6288
400-028-6288 在线客服
在线客服
 官方微信
官方微信

新闻动态
阿尔茨海默病 (AD) 是一种由脑内淀粉样β蛋白 (A β ) 积聚和神经原纤维缠结引起的进行性神经退行性疾病。AD 的抗淀粉样蛋白治疗近取得了进展。本叙述性综述探讨了抗淀粉样蛋白治疗的新进展和挑战。此外,还总结了抗淀粉样蛋白治疗试验的证据,重点介绍了 lecanemab。Lecanemab 是近批准的靶向 A β原纤维的单克隆抗体,用于治疗早期 AD 和轻度认知障碍 (MCI) 患者。Lecanemab 是种被证明每两周输注一次可减缓 MCI 或早发性 AD 痴呆患者认知能力下降的药物。在 Clarity AD 试验中,lecanemab 与输注部位反应 (26.4%) 和淀粉样蛋白相关的影像学异常 (12.6%) 有关。lecanemab 的临床相关性和长期副作用需要进一步纵向观察。然而,在这种药物可以常规用于临床实践之前,必须解决几个挑战。药物的给药途径、成像和基因检测的需要、可负担性、可及性、基础设施以及严重副作用的可能性是其中一些挑战。Lecanemab 的批准激发了人们对其他抗淀粉样蛋白疗法(如 donanemab)潜力的兴趣。未来的研究必须侧重于制定预防 AD 的策略;确定易于使用且经过验证的基于血浆的检测方法;并发现针对 AD 病理学中多种途径的新型用户友好且经济高效的药物。
目前,全球有超过 5500 万人患有痴呆症,其中 60% 以上生活在中低收入国家。每年有近 1000 万例新发痴呆病例被报告。阿尔茨海默病约占所有病例的 60-70%。目前,在美国,有 690 万人患有阿尔茨海默病痴呆症,随着老年人口的增长,患病率也在上升。AD 的特点是复杂、进行性、慢性神经元功能障碍,会降低生活质量和执行日常生活活动的能力,包括说话、推理、注意力、判断或记忆。此外,它还与行为改变和精神特征有关。
多种因素会导致 AD 发病。AD 发病的标志是 β-淀粉样蛋白 (A β ) 斑块和神经原纤维缠结 (NFT),它们会中断神经元通讯。此外,轴突病变、氧化应激和运输障碍也与 AD 的发展有关。AD 的治疗侧重于症状管理和疾病的潜在病理。较老的药物主要用于控制与 AD 相关的症状,没有改善病情的作用。然而,在过去的二十年里,重点已经转移到针对 β-淀粉样蛋白 (A β )。针对 A β蛋白的药物的更广泛研究正在进行中,特别是在改善病情的疗法 aducanumab 加速获批之后,该药物用于治疗轻度 AD 和轻度认知障碍 (MCI) 患者。在 aducanumab 获批两年后,Lecanemab 现已获批用于治疗相同适应症。除了 lecanemab 和 aducanumab 之外,donanemab 还在进行 III 期 (TRAILBLAZER-ALZ 3) 试验 [ NCT05026866 ],预计将于 2027 年完成。在本综述中,我们旨在总结 lecanemab 临床试验的证据,将其与其他抗淀粉样蛋白疗法进行比较,讨论常规使用 lecanemab 疗法的挑战,并探讨药物批准对 AD 患者、护理人员和普通人群的影响。此外,还总结了新兴的 AD 疗法。
阿尔茨海默症 (AD) 是一种神经退行性疾病,涉及皮质萎缩,导致认知功能逐渐下降。高龄会增加患阿尔茨海默症的风险,这可能是由于累积氧化损伤、血管变化、炎症或细胞耗竭所致。A β积聚和 tau 缠结是与阿尔茨海默症 (AD) 发病机制有关的两种常见蛋白质。A β病理会导致 tau 功能障碍。A β和 tau 蛋白的沉积会导致氧化应激,从而引发神经元炎症。这种炎症会加重阿尔茨海默症,小胶质细胞已被确定为一个促成因素。此外,脑内乙酰胆碱 (ACh)、β -分泌酶和γ -分泌酶水平降低也会导致阿尔茨海默症 (AD) 发病。此外,艾滋病毒等传染性病原体也与阿尔茨海默症 (AD) 发病有关。由于 AD 是一种遗传性疾病,遗传危险因素,尤其是 ApoE 等位基因,会导致 AD。与 AD 相关的其他基因变异包括 ApoE、TREM2、CR1、CD33、CLU、BIN1、CD2AP、PILRA、SCIMP、PICALM、SORL1、SPI1 和 RIN3。近,胆固醇在 AD 发病机制中的作用已被研究,特别是因为载脂蛋白 E 4 型等位基因 (ApoE4)(一种胆固醇共转运体)与 AD 之间的联系。胆固醇代谢功能障碍与白质损伤和 AD 恶化有关。正在对分子机制、诊断和治疗进行进一步研究,以更好地了解和对抗 AD。
1.2. 抗淀粉样蛋白β(Aβ )疗法治疗 AD
几十年来,针对 A β的药物试验均因缺乏疗效或相关副作用而失败。抗 A β疗法(如 bapineuzumab、solanezumab、crenezumab、aducanumab、lecanemab、gantenerumab 和 donanemab)已被开发和研究,以减少脑中的A β蛋白并阻止 AD 进展。bapineuzumab 和 solanezumab 的 III 期试验未达到其主要终点,因此已停止。早期抗淀粉样蛋白疗法的血脑屏障渗透性差被认为是缺乏有效给药系统的原因。然而,crenezumab、gantenerumab 和donanemab仍在研究中。近的抗淀粉样蛋白疗法(aducanumab、lecanemab 和 donanemab)已成功减少大脑中的A β斑块。尽管这三种抗淀粉样蛋白疗法已被证明能有效减少 A β,但只有 lecanemab 和 donanemab 被证明能减缓认知能力下降。针对 A β蛋白的试验结果好坏参半,导致人们对淀粉样蛋白假说作为 AD 的主要潜在病因产生了怀疑。
1.3. 抗淀粉样蛋白疗法的比较
抗淀粉样蛋白疗法在结合特性、从大脑中清除淀粉样蛋白的有效性、给药频率、阻止认知能力下降的效果以及潜在副作用方面有所不同。一项评估了 lecanemab、aducanumab 和 gantenerumab 的结合亲和力的研究表明,所有这些疗法对单体的亲和力都较低。与其他两种药物相比,Gantenerumab 与单体的结合更好。然而,与 aducanumab 和 gantenerumab 不同,lecanemab 与原纤维的结合优于与原纤维的结合。另一方面,Donanemab 对大脑 A β斑块表现出很高的效力。虽然所有这些药物都会降低大脑中的 A β水平,但除了 lecanemab 和 donanemab 之外,它们对认知没有影响。aducanumab 对认知功能无效可能与血脑屏障穿透有限和对可溶性 A β寡聚体缺乏选择性有关。抗 A β单克隆抗体可以通过多种方式穿过血脑屏障 (BBB),例如改变进入大脑和外周吸收效应、创建基于抗体的载体以及靶向 BBB 受体。例如,已证明 aducanumab 可通过破坏 BBB 穿过 BBB,这也与 ARIA 有关。AD 引起的 BBB 病理性破坏也可能促进 lecanemab 和 donanemab 的转移。相反,donanemab 跨 BBB 的转移是通过使用基于抗体的载体来促进的,这种载体增加了通过受体介导的胞吞转运进入大脑的治疗性蛋白的数量。Lecanemab 还使用受体介导的胞吞转运 (RMT) 通过双特异性治疗抗体 (BSA) 穿过 BBB。该技术选择性靶向 BBB 受体,如胰岛素受体 (IR)、瘦素受体 (LEPR)、转铁蛋白受体 (TfR) 和胰岛素样生长因子受体 (IGFR)。靶向转铁蛋白受体和 A β肽的双特异性单克隆抗体可能提供一种解决方案,以增强 mAb 穿过 BBB 的递送,从而治疗 AD。例如,靶向转铁蛋白的四价双特异性抗体提高了分解 AD 转基因小鼠脑中淀粉样斑块的功效。
在一项与 aducanumab 的头对头比较研究中,donanemab 在淀粉样蛋白清除方面优于 aducanumab。一项比较不同抗β淀粉样蛋白 (A β ) 疗法中淀粉样蛋白相关影像学异常 (ARIA) 发生率的研究表明,aducanumab 与高的 ARIA(ARIA 水肿、ARIA 出血)风险相关。同样,在另一项研究中观察到 aducanumab 的 ARIA-E 发生率高于 lecanemab。Donanemab 的 ARIA 发生率低于 aducanumab。与 AD 中的其他抗淀粉样蛋白疗法相比,aducanumab 导致 ARIA 风险增加的原因可能受到药物剂量、APOE ε 4 状态以及 aducanumab 在靶向 A β聚集体方面的独特性质的影响。由于缺乏头对头比较,以及抗淀粉样蛋白药物各自试验中招募的研究人群不同,对这些药物的疗效和安全性的直接比较可能会受到限制。
Aducanumab 和 donanemab 需要每月输注一次,而 Lecanemab 疗法需要每两周输注一次。Gantenerumab 每两周皮下 (SC) 注射一次。目前 Lecanemab 的治疗持续时间尚不确定。然而,在临床试验中,donanemab 会一直使用到淀粉样蛋白被清除。
1.4. 阿尔茨海默病研究的催化剂和必要性
患者、护理人员、国家和国际协会以及制药公司等多方利益相关者继续倡导 AD 研究。人口老龄化加剧和对 AD 发病机制的深入了解是推动 AD 治疗研究的一些因素。预防认知能力下降的能力是 AD 管理中的另一个关键差距,推动了 AD 治疗研究。寻找新的 AD 疗法的另一个驱动力是缺乏有效的药物,无法在疾病晚期显著逆转、阻止或预防 AD 的潜在发病机制。此外,有证据表明,早期干预与 AD 患者的更好临床结果有关。因此,在开发生物测定测试方面取得的进展可以增强对 AD 的早期识别和管理。
1.5. Lecanemab 的开发和批准
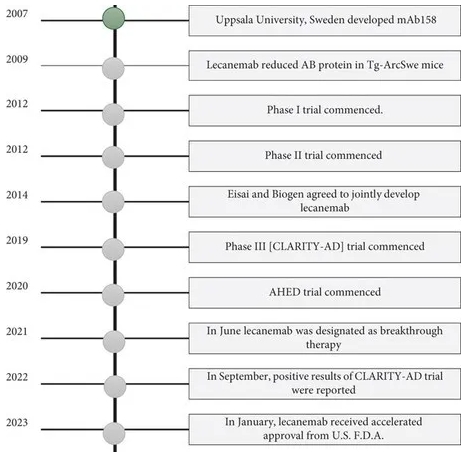
Lecanemab 是一种人源化 IgG1 单克隆抗体,专门针对有害的可溶性 A β原纤维。它可以清除斑块并防止这些蛋白质在大脑中积聚。通过这些作用,lecanemab 可以减缓疾病进展和认知能力下降。图1总结了 lecanemab 的开发、评估和批准时间表。lecanemab 的试验分子 Mab158 由瑞典乌普萨拉大学于 2007 年开发。lecanemab 的有效性在临床前和临床试验中得到了研究,如表1所示。
在临床前和临床研究证明 Mab 158 能够减少脑中的A β原纤维之后,一项 I 期临床试验( NCT01230853 )启动,以评估 80 名轻度至中度 AD 患者的安全性、耐受性和药代动力学。该药物表现出与 ARIA (ARIA-E、ARIA-H) 频率相当的剂量比例暴露量,与安慰剂相当。一项 II 期临床试验通过测试五种不同剂量来确定有效剂量(ED90)。这项研究使用了贝叶斯自适应随机化方法,倾向于选择能够提供有关 ED90 的更多信息及其在确定治疗 AD 的佳剂量方面的有效性的剂量。该试验纳入了 854 名患者,由于采用了随机化方法,更多的个体被引导到在临床试验( NCT01767311 )中表现优异的剂量。这项随机试验共纳入了 609 名接受 lecanemab 治疗的患者和 245 名接受安慰剂治疗的受试者。一年后,使用每两周 10 mg/kg 的 ED90 剂量,该药物未能达到主要目标。然而,在 18 个月时,使用频率学派和贝叶斯方法,该研究表明脑淀粉样蛋白水平降低,临床衰退减少,这与多种生物标志物和临床评估结果一致。开放标签扩展 (OLE) 纳入了 856 名接受每两周 10 mg/kg lecanemab 治疗的患者,显示在 9-59 个月的间隔期内持续存在治疗益处,导致淀粉样蛋白 PET 剂量依赖性降低、血浆生物标志物改善,并且与安慰剂相比保持了临床差异。
CLARITY-AD III 期试验为期 18 个月,涉及 1795 名患有 MCI 和早期 AD 的 AD 患者。每 2 周输注一次的 Lecanemab 减少了脑中的淀粉样蛋白,并使临床痴呆总评定量表 (CDR-SB) 评分比安慰剂降低 0.45 分。此外,该药物还显示可改善阿尔茨海默病评估量表-认知分量表 (ADAS--Cog14)、阿尔茨海默病综合评分 (ADCOMS) 和阿尔茨海默病合作研究-日常生活活动量表轻度认知障碍 (ADCS-MCI-ADL)。试验表明,lecanemab 可减缓认知能力下降。在 18 个月时,与安慰剂相比,lecanemab 可将 CDR-SB 下降减少 27%。12.6% 的 CLARITY-AD 研究参与者出现了 ARIA-E,17.3% 出现了 ARIA-H,8.9% 出现了没有 ARIA-E 的单独 ARIA-H。然而,这项试验因没有充分代表 AD 患者的不同亚组而受到批评。此外,关于结果是否会持续很长时间以及认知能力下降的轻微减缓是否具有临床意义仍存在疑问。研究人员建议报告结果测量的大小和变异性,以评估除了下降减少的百分比之外,变化是否有意义。此外,由于 lecanemab 是由 Eisai 和 Biogen 联合开发的,因此预计由于资金对研究的影响而可能产生偏见。一项模拟研究使用与健康相关的生活质量的效用指标来评估 lecanemab 对 CLARITY-AD 试验中患者整体健康状况的影响。结果表明,这种药物有可能通过减缓疾病进展和改善患者的生活质量来减少对机构护理的需求。
II 期临床试验的成功和 CLARITY-AD 试验(NCT03887455)的预期积极结果促使 lecanemab 于 2023 年 7 月按照惯例获得批准。目前,AHEAD 研究(NCT04468659)是一项 3 期临床试验,旨在确定 lecanemab 是否可以减少早期阿尔茨海默病相关的淀粉样蛋白积聚,正在进行中。该试验纳入了年龄在 55 至 80 岁之间的患者,根据他们的淀粉样蛋白水平分类,他们通过静脉输注接受 lecanemab 或安慰剂,长可达 216 周。定期 PET 脑部扫描可跟踪淀粉样蛋白和 tau 水平的变化,从而了解药物的影响。CLARITY-AD 试验的开放标签扩展 (OLE) 研究了早期 AD 患者每周 SC 剂量的 lecanemab。这项试验招募了 72 名首次接受皮下注射 lecanemab 的早期阿尔茨海默病患者和 322 名从静脉注射 lecanemab 转为皮下注射的患者。每周一次的皮下注射 lecanemab 的 AUC 比每两周一次的静脉注射 lecanemab 高 11%。15.3% 的未接受过 lecanemab 治疗的患者出现注射部位反应,其中 8.1% 的患者从输注转为皮下注射。在未接受过 lecanemab 治疗的患者中,ARIA-E、ARIA-H 和单独的 ARIA-H 的发生率分别为 16.7%、22.2% 和 8.3%。目前正在进行其他旨在评估 lecanemab 的安全性和有效性的研究,包括NCT05925621、NCT05269394、NCT05999084、NCT01760005和NCT05469009。
1.6. Lecanemab 治疗的挑战
2023 年 7 月,Lecanemab 获得了美国食品药品监督管理局 (FDA) 的传统批准,用于治疗 MCI 和与 AD 相关的轻度痴呆患者。然而,尽管获得了这一批准,但许多患者和护理人员仍不清楚如何获得治疗,从而导致获得护理的延迟。因此,医疗保健提供者应将患者和护理人员引导至提供 lecanemab 治疗的中心。梅奥诊所进行的一项研究强调,一小部分 AD 患者可以满足在临床实践中接受 aducanumab 或 lecanemab 治疗的资格标准。由于各种因素,确定适合 lecanemab 治疗的候选人对医疗保健提供者来说都是一种挑战。Lecanemab 适用于与 MCI 和轻度痴呆相关的早期 AD,不包括与路易体和帕金森病相关的痴呆。此外,治疗机会有限、费用高昂、用药不便、获取和解释诊断检测困难(尤其是在初级保健环境中)等障碍也增加了患者选择的复杂性。延迟诊断和漏诊在医疗资源不足的人群中尤其常见。因此,许多后期患者对药物反应较小。正电子发射断层扫描 (PET) 和脑脊液 (CSF) 测试等诊断方法可用于确认脑内是否存在淀粉样蛋白-β (A β )。除了 CT 和 MRI 外,目前临床试验中还使用 A β 42/40 比率和 p-tau181 等血浆生物标志物来识别需要抗淀粉样蛋白治疗的患者。P-tau 有 p-tau181、p-tau217 和 p-tau23 等形式;在这些类型中,p-tau217 在区分 AD 引起的痴呆与其他疾病相关的痴呆方面更胜一筹。血液生物标志物磷酸化 tau181 是淀粉样蛋白负担的有力指标。目前,血液生物标志物被用作 PET 和 CSF 评估的辅助手段,以确认潜在的轻度 AD 并监测临床试验中抗淀粉样蛋白药物的有效性。研究表明,这些生物标志物与 PET 和 CSF 筛查 A β蛋白一样有效。然而,在 AD 试验中单独使用血液生物标志物作为主要终点缺乏共识,需要根据金标准措施进一步验证。几种生物标志物,包括血浆、脂质和血液生物标志物,正在研究中。A β和 tau的血浆测定在临床和研究应用中显示出巨大的前景认知功能评估测试也与脑部扫描(CT、MRI 和 PET)结合使用,以识别 A β或 tau 的积累。简易精神状态检查 (MMSE) 和蒙特利尔认知评估 (MoCA) 等测试在识别早期认知衰退方面表现一般。
此外,在开始 lecanemab 治疗之前需要进行基因检测,以避免给携带基因突变(如 ApoE ε 4)的患者使用该药物,因为这种突变会增加脑出血或脑微出血和脑淀粉样血管病 (CAA) 的风险。建议服用某些药物(如抗凝剂或抗纤溶剂)的患者不要使用 lecanemab 治疗,因为这可能会增加出血风险。尽管在接受抗淀粉样蛋白治疗的 AD 患者中使用抗抑郁药物的可能性很高,但好避免在服用选择性血清素再摄取抑制剂 (SSRI) 后的前 30 天内开始 lecanemab 治疗,因为微出血风险增加。
Lecanemab 的高成本和缺乏全民保险覆盖带来了额外的挑战。患者、临床医生、保险公司、制造商和监管机构等利益相关者之间的协作对于解决这些障碍和确保获得负担得起的有效治疗至关重要。Lecanemab 的成本估计为每年 26500 美元,不包括输注和监测费用。目前,公司正在开发每月输注的维持剂量以降低药物成本。随着 lecanemab 近获得传统批准,医疗保险和医疗补助服务中心 (CMS) 的保险覆盖范围仅适用于登记在册的患者。另一方面,美国退伍军人事务部已同意为患有轻度 AD 的退伍军人承担费用,但具有 ApoE4 基因拷贝的患者除外。
一旦确定符合条件的患者,静脉输注和定期监测的要求可能会给许多患者带来不便。对于确诊为 A β原纤维的早期 AD 和 MCI 患者,Lecanemab 需要每月两次静脉输注,剂量为 10 mg/kg。输注过程持续 1 小时,输注治疗期间和输注治疗后需要观察患者是否出现输注相关反应。次输注时的监测时间约为 4 小时,后续输注可以缩短监测时间,因为次给药时更常见输注相关反应,表现为发烧、发冷、头痛、恶心、头晕或胸闷。在 CLARITY-AD 试验中,20% 的 lecanemab 患者出现输注相关反应。大多数输注相关反应较轻且可自行痊愈。有效给药和监测 lecanemab 疗法可能需要专门的输注中心。
除了输液相关反应外,lecanemab 还会增加 ARIA 的风险。因此,使用 aducanumab 或 lecanemab 的患者必须接受基线和定期 MRI 检查以了解 ARIA。这些不良反应通常在 MRI 扫描期间观察到。大多数 ADR 病例没有症状,但也可能出现头痛、意识模糊、头晕、视力变化、恶心、行走困难或癫痫发作等症状。在 CLARITY-AD 试验中,21% 接受 lecanemab 治疗的个体经历了 ARIA。如果 ARIA 被认为严重,则应停止用药。应在对个别患者进行评估后决定是否重新开始用药。静脉注射皮质类固醇可用于治疗 ARIA 症状。临床试验中使用的 MRI 序列可能足以有效检测可能使患者易患 ARIA 的病例。由于两例与 lecanemab 治疗相关的死亡病例,人们开始担心安全性问题。
1.7. 正在进行的阿尔茨海默病试验和新兴疗法
阿尔茨海默病临床试验 (CTAD) 工作组得出结论,开发有效治疗方法的机会包括开发新的生物标志物、在疾病早期阶段进行干预以及使用联合疗法。人们越来越关注非淀粉样蛋白靶点,例如抗 tau 疗法、炎症治疗、突触和神经元保护、血管因素、神经发生和表观遗传干预。目前的研究还表明,有必要探索基因和干细胞疗法作为未来治疗 AD 的有效方式。
1.8. 抗淀粉样蛋白免疫治疗剂
已有多项研究调查了靶向和清除 A β斑块的免疫治疗抗体的疗效和安全性。针对 A β 的抗淀粉样蛋白疗法,如 gantenerumab 和 donanemab,正在用于早期 AD 患者。在针对早期 AD 的 II 期试验 ( NCT03367403 ) 中,针对改良形式 A β的抗体 donanemab显示出了令人欣喜的结果。与接受安慰剂治疗的患者相比,接受 donanemab 治疗的患者在 76 周时表现出更高的认知和日常生活活动综合评分 (iADRS)。在 TRAILBLAZER-ALZ 2 试验 ( NCT04437511 ) 中,1736 名患有 MCI 或痴呆的淀粉样蛋白阳性患者被随机分配接受 72 周安慰剂治疗或每月输注一次 1400 毫克 donanemab。该队列分为 1182 名 tau 水平低或中等的个体和 552 名 tau 水平高的个体。在针对早期 AD 的 3 期试验中,在具有低、中和高 tau 病理的患者中,与安慰剂相比,donanemab 在 76 周内显著减缓了综合 AD 评定量表上的临床进展。Donanemab 消除了脑中的淀粉样斑块,但在 24% 的治疗组中引起了脑水肿或积液等副作用。Donanemab 已被证明在 AD 早期阶段具有整体临床显著改善;尽管如此,仍需进一步研究安全性问题。此外,对 TRAILBLAZER-ALZ 试验结果的事后分析显示,24 周时 donanemab 诱导的淀粉样蛋白减少与基线淀粉样蛋白水平相关。根据模型预测,停止 donanemab 治疗后,淀粉样蛋白的重新积累可能需要近 4 年时间。一项延伸研究 TRAILBLAZER-EXT(NCT04640077)包括 TRAILBLAZER-ALZ 的参与者,正在招募参与者以评估研究药物 donanemab 对阿尔茨海默病患者的安全性和有效性,并确认视频量表评估的有效性。与 donanemab 不同,gantenerumab 的两项 III 期临床试验(GRADUATE I 和 II)的汇总结果并未显示早期 AD 患者的临床衰退速度减缓。一项介入试验(NCT05552157)正在进行中,旨在确定 gantenerumab 的给药是否会阻碍或减缓淀粉样蛋白β(A β)的积累或对疾病进展产生影响。
其他免疫治疗干预措施包括 AD 疫苗和免疫原,预计它们可刺激针对各种细胞毒性 A β构象异构体的免疫反应。在 EAE/AD 小鼠中研究了两种疫苗,A β 42 和 AOE1,它们分别靶向 A β的一级氨基酸序列和结构表位。这些疫苗已证明对神经病理学和认知障碍有独特的效果。抑制突触毒性 A β产生的 BACE 抑制剂也正在接受 AD 治疗测试。处于临床开发后期的 BACE 抑制剂包括 verubecestat、CNP520、elenbecestat 和 lanabecestat。一些试验显示出作为疾病改良剂的良好结果;然而,认知相关的不良反应可能会限制药物的作用。
1.9. Antitau 免疫治疗剂
人们的关注点已从抗淀粉样蛋白治疗转向基于 tau 的免疫疗法。四种抗 tau 单克隆抗体 (gosuranemab、tilavonemab、semorinemab 和 zagotenemab) 和一种抗 tau 疫苗 (AADvac1) 已在 II 期临床试验中接受评估。这些药物的临床试验产生了不同的结果。例如,semorinemab 在疾病的中度阶段显示出微弱的有效性信号,而 tilavonemab 并未显示出疾病进展的显著减缓。同样,gosuranemab 对早期 AD 患者的 tau 积聚或认知能力下降没有显著影响。从理论上讲,针对 tau 的治疗预计会比针对抗淀粉样蛋白的治疗对认知障碍产生更大的影响。此外,其他抗 tau 疗法,如氢甲硫氨酸甲磺酸盐 (HMTM),已显示出对 AD 患者认知能力的持续改善。在临床前测试中,水杨酸可以阻止 tau 在 Lys174 位点被乙酰化,导致 p300 HAT 活性降低,进而导致 tau 乙酰化减少。
2. 重新利用药物治疗 AD
过去十年,药物再利用领域在 AD 治疗方面取得了长足发展;然而,对于拟议的候选药物,人们仍然没有达成一致意见。抗精神病药物,如氯氮平、阿立哌唑和利培酮,是一些建议用于 AD 治疗的候选药物。然而,这些药物尚未在临床试验中进行研究,而且在老年人中可能产生副作用,因此使用受限。现有的肺炎和流感疫苗正被视为预防 AD 和痴呆症的其他手段。此外,另一种再利用药物(酪氨酸激酶抑制剂马赛替尼)已被证明可以减少轻度至中度 AD 患者的认知能力下降,这是通过 ADAS-cog14 量表测量的。该药物耐受性良好,其结果需要通过进一步研究进行证实。
2.1. AD的基因治疗
基因疗法针对 AD 的潜在生物学原因,是一种很有前途的治疗选择。AD 的基因疗法正在进行中,该疗法涉及改变基因以改变抗淀粉样蛋白水平。然而,AD 的基因疗法仍处于起步阶段,需要进一步研究来评估该策略作为 AD 的治疗选择。基因疗法不会产生与全身性蛋白质给药相关的副作用,并且持续的蛋白质表达几乎消除了依从性问题。许多递送载体(病毒和非病毒)正在被研究用于有效且安全的 AD 基因疗法。为了克服体内基因疗法给药中的障碍,正在开发非病毒功能化纳米药物。纳米颗粒可以通过不同的运输通道(例如紧密连接、细胞转运蛋白、受体介导的转胞吞、通过扩散的转胞吞途径和吸附介导的转胞吞)进行修饰以穿过 BBB。纳米药物,如免疫脂质体或纳米颗粒,可以进行修饰,以靶向脑毛细血管内皮细胞上的转铁蛋白受体。这些纳米载体可以在其表面结合抗体或肽并与转铁蛋白受体相互作用,引发跨血脑屏障 (BBB) 的转胞吞作用并释放到脑实质中。在近的一项研究中,研究了使用纳米药物进行脑靶向基因治疗以治疗转基因小鼠模型中的 AD 病理。虽然这种疗法的结果显示出希望,但由于免疫原性反应和脱靶效应,其在 AD 中的应用受到限制。正在探索的基因疗法包括神经生长因子 (NGF) 基因疗法、CD33 基因疗法、载脂蛋白 E (ApoE) 2 基因疗法和胶质细胞衍生的神经营养因子 (GDNF) 基因疗法。同样,旨在降低与 AD 相关的基因表达的基因抑制也在研究中。小干扰 RNA (siRNA) 也可以作为治疗 AD 的潜在策略,通过靶向参与 A β产生的基因,A β 是一种与疾病相关的蛋白质将基因递送至脑内靶细胞的挑战以及与基因治疗相关的免疫原性仍然是令人担忧的问题。与显示出有希望的结果的临床前研究不同,基因治疗在临床试验中显示出的疗效有限。一些研究表明,在改善患者的认知功能方面效果有限。此外,基因治疗通常成本高昂,这可能会限制患者获得该治疗的机会。此外,AD基因治疗的长期成本效益尚不清楚。
2.2. 阿尔茨海默症的细胞疗法
关于 AD 的细胞疗法的研究正在进行中。间充质干细胞 (MSC) 疗法通过促进神经再生来阻止疾病进展。此外,在 AD 模型中,来自细胞因子预处理的 MSC 的细胞外囊泡 (EV) 已显示出免疫调节和神经保护特性。干细胞疗法正在被探索作为 AD 的潜在治疗方法。在动物模型中,涉及细胞替代的疗法,例如诱导多能干细胞衍生的神经细胞或人类胚胎干细胞,已显示出良好的前景。然而,还需要更多的研究来使这些疗法在临床上可行。在近的一项研究中,纳米制剂介导的多功能干细胞疗法在小鼠模型中显示出同时去除 A β和促进神经再生的潜力。细胞穿透肽 (CPP) 的序列初来源于朊病毒蛋白 (PrP),已被证实具有抗朊病毒和抗淀粉样蛋白的特性,尤其是针对朊病毒蛋白和在 AD 中活跃的 A β肽。迄今为止,这些改善疾病的特性已在细胞培养和体外实验中观察到。
本叙述性评论仅关注 Google Scholar、SCOPUS、PubMed、ClinicalTrials.gov 和制造商网站上收录的研究。尽管存在此局限性,但本评论为快速发展的 AD 管理领域提供了宝贵见解。它可以作为医疗专业人员了解 AD 治疗不断变化的前景的资源,并告知那些与 AD 患者打交道的人新 AD 疗法的潜在功效和缺点。
3. 结论
Lecanemab 是种已被证明可以减缓 AD 进展和认知能力下降的抗淀粉样蛋白药物。它代表了 AD 管理向前迈出的重要一步。其去除淀粉样蛋白的高能力证明了临床疗效。然而,在治疗服用抗凝剂或具有 2 个 ApoE4 拷贝、严重血管疾病、凝血障碍、已有中风或癫痫发作的 AD 患者方面仍然存在差距。这需要基于生物标志物和对不良事件的严格监测的更多个性化和有针对性的治疗。此外,还应努力提高临床试验人群的代表性和多样性。此外,AD 发病机制中仍存在几种未探索的途径。这强调了让 AD 患者参与临床试验以确定预防疾病的方法的必要性。可以考虑联合疗法,无论是否改变生活方式。培训医疗保健提供者、制定改善治疗途径的政策以及提高公众对 AD 持续研究工作的认识和支持至关重要。


 医无忧服务热线:
医无忧服务热线:
